Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
NAJČASTEJŠIE PSYCHICKÉ PORUCHY V PSYCHIATRICKÝCH AMBULANCIÁCH ? SÚČASNOSŤ A NOVÁ KLASIFIKÁCIA MKCH-11
THE MOST COMMON MENTAL DISORDERS IN OUTPATIENT PSYCHIATRIC CLINICS - THE PRESENCE AND THE NEW ICD-11 CLASSIFICATION
Ľubomíra Izáková, Mária Králová, Ján Pečeňák
Psychiatrická klinika LF UK a UN Bratislava, Slovenská republika
SOUHRN
Izáková Ľ, Králová M, Pečeňák J. Najčastejšie psychické poruchy v psychiatrických ambulanciách - súčasnosť a nová klasifikácia MKCH-11
V Európskej únii zažije nejakú formu psychickej poruchy aspoň raz za život približne jeden zo siedmich ľudí. Napriek tomu, že prevalencia psychických porúch je vysoká a narastá aj počet liečených, stále zostáva veľký počet tých, ktorí nevyhľadajú odbornú pomoc. Existujú reálne obavy, že duševné poruchy, ktoré sú aj veľmi ekonomicky nákladné, budú do roku 2030 hlavnou príčinou zdravotného postihnutia vo vyspelých krajinách. Pritom priame náklady na zdravotnú starostlivosť sú obvykle oveľa nižšie ako náklady na nepriamu, sociálnu starostlivosť. Správne nastavenie systému starostlivosti o duševné zdravie a alokáciu zodpovedajúcich finančných zdrojov limituje nedostatok epidemiologických údajov. Na Slovensku sú k dispozícii len epidemiologické údaje o prevalencii depresie, úzkostných porúch, alkoholizmu a fajčenia z výskumov ešte zo začiatku 21. storočia, ale chýbajú novšie údaje, resp. dáta o prevalencii iných duševných porúch. Na celkový manažment psychických porúch a ich sociálny dopad má významný vplyv ich včasná diagnostika a na dôkazoch založená liečba. V tejto oblasti nás čakajú zmeny v podobe 11. revízie Medzinárodnej klasifikácie chorôb (MKCH-11) a dôslednej implementácie schválených Štandardných diagnostických a terapeutických postupov. Podľa údajov Národného centra zdravotníckych informácií boli v roku 2018 najčastejšími diagnostickými kategóriami v starostlivosti psychiatrických ambulancií na Slovensku afektívne poruchy, neurotické, stresom podmienené a somatoformné poruchy a organické duševné choroby vrátane symptomatických, z ktorých najväčší podiel tvorili demencie. V práci analyzujeme tieto tri diagnostické okruhy z hľadiska ich postavenia v klasifikácii MKCH-11, podľa ich výskytu a ich dopadu na celkové duševné a telesné zdravie a funkčnosť pacientov a tiež ich ekonomickej náročnosti pre spoločnosť. Tieto poznatky sú podkladom pre správne nastavenie jednotlivých krokov reformy psychiatrickej starostlivosti, ktorá na Slovensku prebieha.
Klíčová slova: demencia, depresia, úzkostné poruchy, epidemiológia, klasifikácia, náklady
SUMMARY
Izáková Ľ, Králová M, Pečeňák J. The most common mental disorders in outpatient psychiatric clinics - the presence and the new ICD-11 classification
In the European Union every seventh person experiences any form of mental disorder at least one time during the life. Despite the fact, that the prevalence of mental disorders is high, and the number of treated patients is rising, still remains a large number of those, who never find out any professional help. Actual concern exists, that mental disorders associated with high economic burden, will be the main reason ofdisability in developed countries by the year 2030. And besides, direct costs of the health care are usually much lower than indirect costs for the social care. Accurate adjustment of the mental health care system and allocation of the appropriate financial sources is limited by missing epidemiological data. In Slovakia are available only data about the prevalence of depression, anxiety disorders, alcoholism and smoking from the research at the beginning of 21st century, but the newer data or the data about other mental disorders are missing. Global management of mental disorders and their social impact is very much influenced by early diagnostics and evidence-based treatment. In this field we are expecting some changes in 11th revision of International Classification of the Diseases (ICD-11) and rigorous implementation of approved Standard Diagnostic and Therapeutic Procedures. According to the data of National Health Information Center the most frequent diagnostic categories at the psychiatric outpatient care in Slovakia in 2018 were affective disorders, neurotic, stress and somatoform disorders and organic mental disorders including symptomatic disorders, with the greatest contribution of dementias. In this paper we analyse these three diagnostic categories in terms of their position in the ICD-11, their prevalence in the different population groups, their impact on overall mental and physical health and the functioning of the patient and also their economical burden for the society. This information represents the base for accurate setting-up of individual steps of the reform of psychiatric care, which takes place in Slovakia.
Key words: depression, dementia, anxiety disorders, epidemiology, classification, costs
ÚVOD
Prevalencia a incidencia psychických porúch sú častým cieľom výskumov. Celosvetové údaje Svetovej zdravotníckej organizácie (WHO) uvádzajú, že nejakú formu psychickej poruchy zažije v priebehu života asi štvrtina ľudí. Podľa výskumov v USA má človek až 50% šancu, že bude mať príznaky zodpovedajúce niektorej duševnej poruche aspoň raz za život, kým u rakoviny alebo cukrovky je to 40 %.1 V Európskej únii ochorie približne jeden zo siedmich ľudí. Z dostupných údajov je možné odhadnúť, že na Slovensku v roku 2017 trpel každý deviaty obyvateľ Slovenska jednou alebo viacerými duševnými poruchami.2
Hoci prevalencia psychických porúch pomaly stúpa a narastá počet liečených osôb, stále zostáva veľký počet tých, ktorí sa neliečia.3 Hrozí, že duševné poruchy budú do roku 2030 hlavnou príčinou zdravotného postihnutia vo vyspelých krajinách.4
Vzájomné porovnávanie národných údajov je problematické pre rôznu metodiku prieskumov.5 Na Slovensku sú epidemiologické údaje k dispozícii z výskumu, ktorý sa realizoval na začiatku 21. storočia. V štúdiách EPID a EPIA bola zisťovaná prevalencia depresie, úzkostných porúch, alkoholizmu a fajčenia.6,7, 8 Odvtedy sa celoslovenský epidemiologický prieskum nerealizoval. To limituje správne nastavenie systému starostlivosti o duševné zdravie a alokáciu zodpovedajúcich finančných zdrojov a personálneho a materiálneho zabezpečenia.
Dáta Národného centra zdravotníckych informácií (NCZI) dokumentujú, že v roku 2018 bolo na Slovensku zriadených 348 ambulantných lekárskych miest v psychiatrických ambulanciách, kde sa realizovalo spolu približne 1,56 mil. vyšetrení dospelých pacientov s duševnou poruchou u 383 888 osôb.9 Z celkového počtu bola u 18,3 % pacientov novodiagnostikovaná psychická porucha. Najčastejšími diagnostickými kategóriami boli afektívne poruchy. Na druhom mieste sa ocitli neurotické, stresom podmienené a somatoformné poruchy. Na treťom mieste v zastúpení diagnóz boli organické duševné choroby vrátane symptomatických.
Napriek evidencii zdravotných výkonov a pacientov NCZI nemáme k dispozícii presnejšie dáta o výskyte psychických porúch na Slovensku. Práca Bražinovej et al.10 potvrdzuje predpoklad, že aj na Slovensku väčšina pacientov s duševnými poruchami nikdy nevyhľadá odbornú pomoc. Dôvodom je najmä obava zo stigmatizácie, ale aj nízke celospoločenské povedomie o duševných poruchách. Ľudia, ktorí trpia psychickou poruchou, nevedia rozpoznať jej príznaky a často ani nepoznajú spôsob, ako a kde vyhľadať odbornú pomoc. Pritom však je na Slovensku prístup k psychiatrickému vyšetreniu bezbariérový. Neplatí rajonizácia, ani nie je potrebné pred vyšetrením získať odporučenie od všeobecného lekára. Autori metodikou štatistického odhadu na Slovensku v období rokov 2002-2015 usudzujú, že 67 % ľudí s depresívnymi príznakmi, 68 % ľudí, ktorí trpia psychickými poruchami spôsobenými psycho-aktívnymi látkami, a dokonca až 84 % osôb s úzkosťami nie je diagnostikovaných a nelieči sa.10 Autori štúdie určili počet neliečených ako rozdiel medzi počtom liečených pacientov na Slovensku a mediánovým výskytom porúch v európskych krajinách. V krajinách OECD je medzera v starostlivosti nižšia, ale stále výrazná.11
Podľa odhadov tvoria náklady na duševné ochorenia až 4 % svetového HDP, teda viac ako na onkologické ochorenia, diabetes mellitus aj chronické respiračné ochorenia spolu. Do roku 2030 sa predpokladá, že ročné náklady v podobe priamych a nepriamych nákladov budú viac ako 6 triliónov dolárov. Priame náklady však tvoria iba tretinu z nich, hlavnou časťou sú nepriame, sociálne náklady. Venovať dostatočnú pozornosť prevencii, diagnostike a liečbe duševných porúch má teda aj veľký ekonomický význam.2 V tejto súvislosti sú o to dôležitejšie informácie, ktoré mapujú aktuálny stav problematiky najčastejšie sa vyskytujúcich psychických porúch. Vzhľadom k ich významu boli pre tieto poruchy na Slovensku vypracované a schválené aj štandardné diagnostické a terapeutické postupy.12 Pripravujú sa aj e-learningové edukačné materiály pre psychiatrov, ale aj špecifické materiály pre iných medicínskych odborníkov a laikov.
Na celkový manažment psychických porúch a ich sociálny dopad má významný vplyv ich diagnostika. V Európe sa od roku 1994 na klasifikáciu psychických porúch používa 5. kapitola Medzinárodnej klasifikácie chorôb, 10. revízia (MKCH-10) Duševné poruchy a poruchy správania, ktorú vypracovala WHO.13 Novinku v diagnostike a klasifikácii psychických porúch predstavuje 11. revízia MKCH (MKCH-11), ktorá bola WHO schválená v roku 2019 a v roku 2021 by sa mala začať používať v členských štátoch.14 Aktuálne prebieha proces prípravy jej implementácie jednotlivými krajinami. Prináša niekoľko odlišností od predchádzajúcej revízie, napríklad v spôsobe kódovania a podrobnejšom opise diagnostických kategórií, niektoré kapitoly sa menia koncepčne. Psychické poruchy sú primárne zaradené do kapitoly "Psychické poruchy, poruchy správania a neurovývinové poruchy" a vytvorili sa samostatné kapitoly "Poruchy cyklu spánku a bdenia" a "Poruchy sexuálneho zdravia", čo je významnou zmenou. Preklad nových pojmov a termínov, oboznámenie sa s diagnostickými pravidlami, ich aplikácia do bežnej praxe v zdravotníctve, ale aj v sociálnom rezorte a používanie nových kódov budú pre lekárov neľahkou úlohou. Dôležitou výnimočnosťou novej klasifikácie bude jej elektronická forma. Kým doterajšie revízie mali knižnú podobu, 11. revízia MKCH bude v podstate elektronickou aplikáciou, ktorá profesionálom v praxi umožní rýchlu orientáciu. Isté premostenie medzi 10. a 11. revíziou z hľadiska odlišnosti v prístupe predstavuje 5. revízia amerického Diagnostického a štatistického manuálu duševných porúch (DSM-5).15 Obsahuje niekoľko noviniek, ako sú nové diagnostické jednotky, termíny, odlišné rozdelenie psychických porúch, špecifikátory a pod. Hoci sa od nových revízií obidvoch klasifikácií očakávalo, že budú reflektovať pokrok v oblasti neurovied, tento predpoklad sa nenaplnil. Podobne ako v predchádzajúcich revíziách, DSM-5 a ani MKCH-11 nezohľadňujú, príp. iba minimálne odrážajú etiopatogenézu a do diagnostických kritérií nie sú zahrnuté žiadne pomocné vyšetrenia.16 Klasifikácia v medicíne a obzvlášť v psychiatrii predstavuje oblasť, ktorá má mnoho dimenzií - od teoretickej a filozofickej až po praktickú. Je otázkou, ako sa s nimi prax v každej z týchto oblastí časom vysporiada.
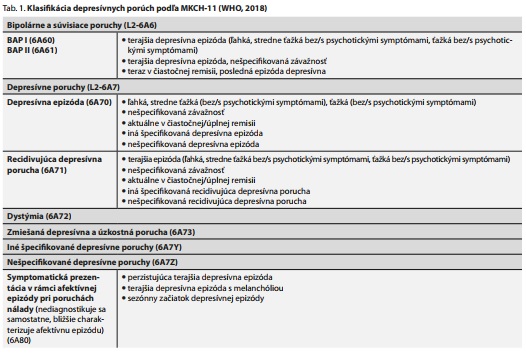
DEPRESÍVNE PORUCHY
Depresívna porucha je závažné psychické ochorenie, ktoré má komplexnú klinickú manifestáciu a postihuje nielen psychiku, ale celý organizmus a fungovanie človeka a prispieva tak celosvetovo významne k miere celkovej morbidity.17 Klasifikovať depresívne poruchy nie je jednoduché. Kým staršie delenia uprednostňovali etiologické kritérium, novšie, ktoré slúžia ako základný manuál pre diagnostický proces, sú agnostické, ateoretické, syndromologické a kategoriálne.
V 5. kapitole MKCH-10 sú depresívne poruchy súčasťou 3. kapitoly s názvom Afektívne poruchy s kódovým označením F3x.y. Iný prístup ku klasifikácii depresívnych porúch zvolila Americká psychiatrická spoločnosť, ktorá v DSM-5 vyčlenila Depresívne poruchy do kapitoly oddelenej od bipolarnej afektívnej poruchy. Vlastné diagnostické kritériá sa podstatne nezmenili. Novinkou je využitie kódovateľných špecifikátorov pre závažnosť, prítomnosť psychotických príznakov a remisie. V rámci tzv. nekódovateľných špecifikátorov sa do diagnostického komplexu depresívnej epizódy dostala aj úzkosť ("s úzkostnou nepohodou"), ktorá doteraz, hoci je veľmi častou súčasťou klinického obrazu, nebola súčasťou diagnostických kritérií. Ďalším novým nekódovateľným špecifikátorom sú zmiešané črty ("so zmiešanými znakmi"), ktoré umožňujú ako depresívnu poruchu diagnostikovať stav, kedy depresívny syndróm spolutvorí dva až päť príznakov manického syndrómu, neumožňujúcich však diagnostiku syndrómu mánie alebo hypománie. K depresívnym poruchám sú v DSM-5 zaradené aj nové diagnostické jednotky. Medzi nimi aj Predmenštruačná dysforická porucha (PMDD), ktorá bola v predchádzajúcej revízii uvedená v kapitole medzi poruchami, ktoré si vyžadujú ďalšie štúdium.16,18 V MKCH-11 depresívne poruchy zostali súčasťou kapitoly Afektívne poruchy a k nim PMDD nezaradili (tab. 1).
O skutočnosti, že získať relevantné údaje o výskyte depresívnych porúch v našich podmienkach je problematické, svedčia aj rozdiely v dostupných údajoch. Dáta NCZI dokumentujú, že s diagnózou niektorej z afektívnych porúch, t. j. s kódovým označením F30-F39 podľa klasifikácie MKCH-10, bolo na Slovensku vyšetrených 120 201 pacientov (82 488 žien).19 Afektívne poruchy boli podľa počtu ambulantných vyšetrení najčastejšie zastúpené spomedzi všetkých diagnóz duševných porúch a porúch správania podľa MKCH-10. Najčastejšími diagnostickými kategóriami spomedzi afektívnych porúch sú depresívne poruchy, ktoré sú kódované navyše aj v iných kategóriách, ako napríklad organické afektívne poruchy, zmiešaná úzkostná a depresívna porucha a pod. Podľa údajov zdravotných poisťovní, ktoré poskytli Všeobecná zdravotná poisťovňa a Inštitút zdravotnej politiky za zdravotné poisťovne Dôvera a Union, sa v roku 2018 liečilo približne 185 000 pacientov na jednotlivé formy depresívnych porúch z diagnostických kategórií depresívnych epizód a recidivujúcej depresívnej poruchy, F32 a F33 podľa MKCH-10 (nepublikované dáta IZP MZ SR). Zaujímavý je aj medziročný nárast prvovyšetrených pacientov. Podľa NCZI na Slovensku v sledovanom období rokov 2005 až 2017 ročne pribúdalo od minimálne 13 186 (v roku 2017) do maximálne 17 586 (v roku 2005) prvovyšetrení.
Najvyššia prevalencia depresívnych porúch je vo vekovej skupine 40-55 rokov. Vyskytujú sa však počas celého života, od detského až do geriatrického veku. Všeobecne sa prevalencia depresívnej poruchy v literatúre udáva približne 0, 5-2,5 % u prepubertálnych detí a 5-8 % u adolescentov. V dospievaní sa miera depresie v značnej miere zvyšuje medzi 13. a 18. rokom a odhadovaný kumulatívny výskyt v tejto populácii sa už približuje celkovej prevalencii dospelých.20 V populácii nad 60 rokov sa depresívne poruchy vyskytujú medzi 10-20 % v závislosti od kultúry, v ktorej žijú.21
Depresívna porucha je považovaná za jeden z najzávažnejších zdravotných problémov vo všeobecnosti s veľkým celospoločenským dopadom predovšetkým v ekonomicky rozvinutých krajinách. Podľa analýzy WHO bola unipolárna depresia na základe hodnotenia straty rokov zapríčinených chorobou (ukazovateľ DALY - Disability Adjusted Life Years) na treťom mieste medzi všetkými ochoreniami s predpokladom, že v roku 2030 bude v tomto rebríčku negatívnych dôsledkov dokonca na prvom mieste - pred takými diagnostickými kategóriami ako ischemická choroba srdca, následky dopravných nehôd či cerebrovaskulárne ochorenia.22 V rebríčku ochorení vytvorenom inštitútom IHME (Institute for Health Metrics and Evaluation) podľa záťaže zdravia populácie (vrátane predčasného úmrtia) sa duševné poruchy umiestnili na piatom mieste, dokonca pred neurologickými, tráviacimi alebo chronickými respiračnými ochoreniami. Po odrátaní záťaže, ktorú predstavujú roky predčasného úmrtia, sa posunuli až na tretie miesto. Ich záťaž je v tomto vyjadrení oveľa vyššia než u kardiovaskulárnych či nádorových ochorení. Príčinou je veľký počet ľudí, ktorí dlhé roky žijú s poruchou s významne negatívnym vplyvom na ich zdravie.
Depresívne poruchy predstavujú pre celú spoločnosť vážny ekonomický problém v dôsledku potreby liečby, prezentizmu, ale aj zvyšujúceho sa počtu stratených pracovných dní v produktívnej populácii či predčasnej invalidizácii.23,24 Podrobnejšia analýza nákladov na liečbu depresívnych porúch zatiaľ nebola na Slovensku realizovaná, čo je nevýhodné najmä z hľadiska rozhodovania o zdravotnej politike v tejto oblasti.
ÚZKOSTNÉ PORUCHY
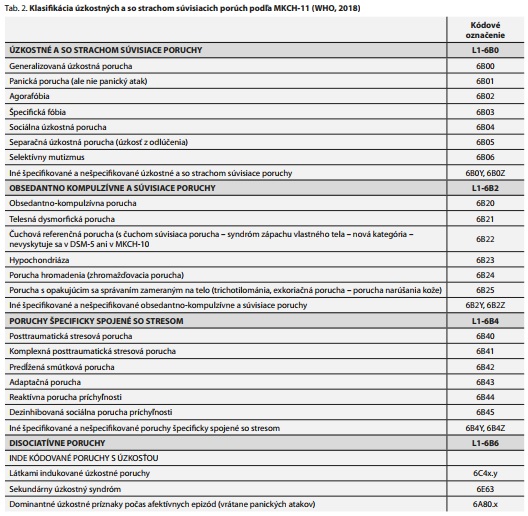
Hoci pri detailnejšom pohľade na úzkosť a strach sú tieto dve emócie fenomenologicky odlišné, MKCH-11 ich zaraďuje do spoločnej diagnostickej kategórie Úzkostné a so strachom súvisiace poruchy (tab. 2).14 Strach definuje ako reakciu na bezprostrednú hrozbu, viaže sa teda na konkrétny obsah a viaže sa k základnej evolučne fixovanej reakcii nazývanej útok alebo útek. Úzkosť je viac spojená s očakávaním neurčitej hrozby, smeruje k príprave na budúce nebezpečenstvo vo forme zvýšenej ostražitosti a vyhýbavého správania. Patologicky zvýšená úzkosť patrí k charakteristickým klinickým prejavom nielen psychických porúch, ale aj somatických chorôb, ako sú infarkt myokardu, hypoglykémia, hypertyreóza, astma, a pod. Psychogénna úzkosť má svoje psycho-patologické, behaviorálne a somatické príznaky, ktoré majú potenciál prejaviť sa zmenou fungovania ktoréhokoľvek orgánového systému. Navyše pri úzkostných poruchách je veľmi častá iná psychiatrická aj somatická komorbidita. Preto si diferenciálna diagnostika úzkosti vyžaduje detailnú analýzu.
V MKCH-10 sú úzkostné poruchy súčasťou diagnostickej kategórie s označením F4, t. j. Neurotické poruchy, poruchy podmienené stresom a somatoformné poruchy. DSM-5 v kapitolách "Úzkostné poruchy", "Obsedantno-kompulzívna porucha (OCD) a príbuzné poruchy" a "Poruchy súvisiace s traumou a pôsobením stresorov" zavádza nielen odlišné triedenie, ale aj nové diagnostické jednotky a súčasťou kapitoly sa stali aj diagnózy s typickým výskytom či začiatkom v detskom veku.16,25 Opäť sa objavujú špecifikátory a dôležitým kritériom sa stáva miera kritického náhľadu pacienta na úzkosť. OCD ako samostatná kategória sa nachádza v skupine s inými, pomerne heterogénnymi poruchami, ktoré by však mohli mať spoločný základ - dysmorfofobická porucha, porucha zhromažďovania, trichotilománia a excesívna exkoriácia, atď.16 Niektoré z týchto noviniek obsiahla aj MKCH-11.
Úzkostné poruchy sú najčastejšie sa vyskytujúce duševné poruchy v Európe. Postihujú najmä populáciu 14-65-ročných, manifestujú sa väčšinou v adolescencii alebo ranej dospelosti. V detstve začínajú najmä separačná úzkosť, špecifické fóbie, sociálne fóbie, vo vyššom veku generalizovaná úzkostná porucha (GAD). Pokles prevalencie sa objavuje po 50. roku života. Celoživotná prevalencia dosahuje až 31 %, celková ročná prevalencia sa udáva medzi 14 a 18 %. Pri konkrétnych diagnostických kategóriách je to 6 % v prípade panickej poruchy, 2,7 % pri sociálnej fóbii a 2,2 % pri GAD. Rodové rozdiely sa podobajú afektívnym poruchám, pomer medzi výskytom u mužov a žien sa udáva 1 : 2-3. Závažnosť úzkostných porúch je vysoká. Podľa WHO úzkostné poruchy sa ocitli na 6. mieste medzi všetkými ochoreniami vyjadrenými rokmi života so zdravotným postihnutím (Years Lived with Disability, YLD).22 Strata rokov života v dôsledku ochorenia celosvetovo predstavuje až 26,8 mil. rokov, prípadne 340,9 DALY/100 000 osôb. Vysoká záťaž spojená s ochorením pri úzkostných poruchách nie je prekvapujúca, keďže často prebiehajú chronicky s fluktuujúcou závažnosťou.26,27
Situáciu na Slovensku dokumentujú údaje z NCZI, kde sa pre diagnostickú kategóriu Neurotické, stresom podmienené a somatoformné poruchy (F40.0-F48.9) uvádza podiel 25,4 % zo všetkých vyšetrených osôb (z nich 5,5 % po prvýkrát).9 Zvlášť vyčleňuje kategórie F40.0-F41.9, ktoré tvoria viac ako 3/5 všetkých prípadov, t. j. 16,1 % osôb (z nich 3,0 % po prvýkrát). Podľa Bražinovej et al. sa však až 84 % ľudí s úzkosťou nelieči.10 Situácia je obdobná aj vo svete, kde sa úzkostné poruchy vyskytujú tiež častejšie ako uvádzajú štatistiky liečených prípadov. Alonso et al. publikovali metaanalýzu 24 epidemiologických prieskumov, realizovaných v 21 krajinách, do ktorej zahrnuli 51 547 respondentov.28 Z výsledkov vyplynulo, že 9,8 % z nich trpelo v priebehu 12 mesiacov aspoň jednou úzkostnou poruchou spĺňajúcou diagnostické kritériá podľa DSM-IV (vrátane posttraumatickej stresovej poruchy), ktorá vyžadovala liečbu. Avšak iba 9,8 % dostávalo adekvátnu liečbu, 27,6 % dostávalo akúkoľvek liečbu a 66,8 % osôb bolo bez liečby. Potrebu zdravotnej starostlivosti vnímalo 41,3 % ľudí, a to najmä tie osoby, ktoré súčasne trpeli inou psychickou poruchou.
Celonárodná štúdia, ktorá vychádzala z údajov Dánskeho registra z rokov 1955-2006 a sledovala dôsledky identifikovaných porúch, odhalila vzťah úzkostných porúch a zvýšenej mortality.29 Ukázalo sa, že v priebehu 10 rokov zomrelo 2,1 % (n = 1066) sledovaných osôb trpiacich úzkostnými poruchami. Miera úmrtnosti bola vyššia v porovnaní so všeobecnou populáciou na úrovni 1, 66 (95% CI 1,56-1,77). V prípade prirodzených úmrtí, ktoré sa vyskytli v 60 % identifikovaných prípadov, bola miera úmrtnosti nižšia ako celkový priemer, t. j. 1,39 (95% CI 1,28-1,51), avšak pri neprirodzených úmrtiach, ku ktorým sa radia samovraždy a tragické úmrtia, predstavovala až 2,46 (95% CI 2,20-2,73). Tieto osoby v 16,5 % trpeli súčasne depresívnou poruchou. U pacientov s úzkostnými poruchami je riziko suicídia zvýšené 1,7-2,5-krát.30 Ako negatívne faktory, ktoré sa spolupodieľajú na zvýšenej mortalite, autori uvádzajú užívanie psychoaktívnych látok, somatickú komorbiditu, nízku fyzickú aktivitu, fajčenie, nezdravé stravovanie a nevyhľadanie pomoci.
Vysoký výskyt úzkostných porúch, ich vyústenie do poruchy fungovania a náročný zdravotný manažment naznačujú, že sú nákladné pre spoločnosť, pričom dôležité sú nielen priame, ale najmä nepriame náklady.31 Presnejšia analýza na Slovensku zatiaľ nebola realizovaná.
DEMENCIE
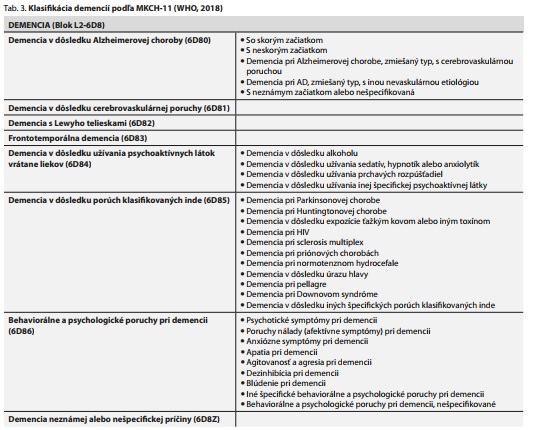
Prvá podkapitola Duševných porúch a porúch správania v MKCH-10, nazvaná "Organické duševné poruchy vrátane symptomatických" (kódy F00-F09), v MKCH-11 v podstate zaniká a položky v nej kódované sa ocitajú v úplne nových podkapitolách, nazvaných Neurokognitívne poruchy (blok L1/6D7), Demencia (blok L2/6D8) a Sekundárne duševné a behaviorálne syndrómy spojené s poruchami alebo chorobami klasifikovanými inde (blok L1/6E6).14
Podľa údajov NCZI boli tieto poruchy v roku 2018 u pacientov psychiatrických ambulancií na treťom mieste v zastúpení diagnóz. Osoby s touto diagnózou tvorili 18,5 % všetkých vyšetrených a 22,1 % prvovyšetrených. Najvýznamnejší podiel v tejto diagnostickej skupine tvorili demencie (kódy F00-F03), spomedzi všetkých vyšetrených s organickými poruchami 36,6 % (26 012 pacientov), a spomedzi prvovyšetrených s organickými poruchami dokonca 40,4 % (6 262 pacientov). Počet pacientov, ambulantne liečených na demenciu na Slovensku, je však určite vyšší, pretože sa liečia aj v ambulanciách neurológov, kde sú evidovaní pod neurologickými kódmi MKCH-10. Len s diagnózou Alzheimerovej choroby (G30) bolo za rok 2018 v ambulanciách neurológov evidovaných 12 045 pacientov a 2 333 prvovyšetrených pacientov.9
MKCH-10 definuje demenciu ako "syndróm zapríčinený chorobou mozgu, zvyčajne chronickou alebo progresívnou, pri ktorom sa zhoršujú viaceré vyššie kôrové funkcie vrátane pamäti, myslenia, orientácie, chápania, rátania, kapacity učenia, jazyka a úsudku".13 Keďže táto klasifikácia bola publikovaná ešte v roku 1992, obsahuje pre demencie len 4 kódy, a to pre demenciu pri Alzheimerovej chorobe, vaskulárnu demenciu, demenciu pri iných chorobách zatriedených inde (pod týmto kódom dosiaľ musíme diagnostikovať všetky ostatné primárne degeneratívne demencie okrem Alzheimerovej choroby a všetky sekundárne demencie okrem vaskulárnych) a demencie bližšie neurčené. Poznatky v oblasti porúch s dominanciou narušenia kognitívnych funkcií, teda aj demencií, odvtedy významne pokročili. Boli vytvorené a niekoľkokrát aj revidované diagnostické kritériá pre demenciu pri Alzheimerovej chorobe, ale aj pre ostatné primárne degeneratívne a vaskulárne demencie. V DSM-5 sa pre organické a somatogénne poruchy zaviedol termín neurokognitívne poruchy.15 Demenciu tu nájdeme pod novo pomenovanou entitou "veľká neurokognitívna porucha" a ako novinka sa zavádza možnosť špecifikácie podľa prítomnosti či neprítomnosti nekognitívnej (neuropsychiatrickej) symptomatiky. DSM-5 neodporúča používať termín "demencia" pre jeho potenciálne stigmatizujúci dopad, najmä pri sekundárnych demenciách a u pacientov mladších vekových kategórií. MKCH-11 sa však termínu "demencia" nevzdáva, dokonca vyčleňuje zo skupiny neurokognitívnych porúch osobitne skupinu demencií.14 Významný posun oproti MKCH-10 spočíva v tom, že v tejto klasifikácii sú už zakotvené osobitné kódové označenia pre druhú a tretiu najčastejšiu primárnu degeneratívnu demenciu, teda demenciu s Lewyho telieskami a frontotemporálnu demenciu. Okrem toho v MKCH-11 môžeme popri variantoch demencie pri Alzheimerovej chorobe, ktoré obsahovala aj MKCH-10, kódovať osobitne zmiešaný typ s cerebro-vaskulárnou poruchou a s inou, nevaskulárnou patológiou (napr. variant Alzheimerovej choroby s Lewy body symptomatikou). Ďalšia podstatná zmena v klasifikácii je v tom, že v MKCH-11 sa kódujú demencie v dôsledku užívania psychoaktívnych látok priamo v bloku demencií, nie v podkapitole Porúch psychiky a správania, zapríčinených užívaním psychoaktívnych látok, ako tomu bolo v MKCH-10. A napokon, podobne ako v DSM-5, je venovaná pozornosť neuropsychiatrickým symptómom demencií (v MKCH-11 nazvaným "behaviorálne a psychologické poruchy pri demencii"), ktoré sú na rozdiel od DSM-5 uvedené nielen ako špecifikátor pri jednotlivých typoch demencií, ale majú svoje osobitné kódové označenie rovnocenné s kódovými označeniami jednotlivých typov demencií (tab. 3).
Problematika demencií je v súčasnosti čoraz naliehavejšou témou, pretože populácia starne a odhaduje sa, že v roku 2050 bude na svete žiť viac ľudí nad 65 rokov ako detí do 15 rokov. Demencie, hoci sú aj závažné prípady presenilných demencií, sú ochorenia charakteristické pre vyšší vek. Ich prevalencia je vo veku do 65 rokov 1 % celkovej populácie, ale nad 65 rokov je to už 5,4 % populácie. Incidencia demencie sa každých 5 rokov veku zdvojnásobuje, takže v populácii nad 85 rokov trpí demenciou už približne každý druhý človek. Najrýchlejšie rastúcou populačnou skupinou vo vyspelých krajinách je práve skupina ľudí vo vysokej starobe, kde je nielen najvyššia prevalencia, ale aj incidencia demencie, a ide hlavne o nárast prípadov Alzheimerovej choroby.32 Podľa WHO bola prevalencia demencie vo svete v roku 2015 48 miliónov ľudí, do roku 2030 sa predpokladá nárast na 76 miliónov a do roku 2050 na 135 miliónov ľudí.33 Podľa projektu European Collaboration on Dementia sa odhaduje, že v Európe v súčasnosti trpí Alzheimerovou chorobou 8,45 milióna ľudí.34 Odhad prevalencie Alzheimerovej demencie na Slovensku je približne 70 000-80 000 ľudí. Tento počet je pravdepodobne podhodnotený, pretože u nás doteraz nebola realizovaná cielená epidemiologická štúdia a demencie sú diagnostikované až v pokročilejších štádiách. Je však isté, keďže Slovensko patrí medzi najrýchlejšie starnúce krajiny v Európe, že počet ľudí s demenciou bude u nás v nasledujúcich rokoch rýchlo narastať.
Demencia predstavuje problém nielen medicínsky, ale aj spoločenský a ekonomický. Ekonomický dosah problému demencií nie je zanedbateľný. Analýza vykonaná v krajinách EÚ ukázala, že v roku 2010 predstavovali celkové náklady na demenciu 21,3 miliárd €, náklady na jedného pacienta 16 584 €. Na Slovensku z tejto sumy tvorili náklady na zdravotnú starostlivosť 2 673 € ročne a zvyšok, t. j. až 13 911 € - tvorili náklady na sociálnu starostlivosť.34 Aj vo svetle tohto zistenia je jasné, že ak by sa podarilo zvýšiť záchyt demencií v čo najvčasnejších štádiách, kedy je možné využiť všetky dostupné spôsoby symptomatickej liečby a tým výrazne spomaliť progresiu ochorenia, bolo by možné znížiť náklady na starostlivosť o pacienta s demenciou, pretože najdrahšia je sociálna starostlivosť, ktorá sa týka najmä pacientov v pokročilejších štádiách ochorenia.
Niektoré sekundárne demencie sú potenciálne reverzibilné stavy, ale len za predpokladu, že sa porucha identifikuje v ranom štádiu. Pre väčšinu ostatných, najmä primárnych degeneratívnych a vaskulárnych demencií, máme dnes k dispozícii len symptomatickú liečbu. Aj táto liečba môže spomaliť, prípadne na istý čas aj pozastaviť progresiu ochorenia. Predpokladom je však opäť včasná diagnostika demencie, aby sa s liečbou mohlo začať čo najskôr. Včasný záchyt syndrómu demencie nie je v rukách špecialistov - neurológov a psychiatrov - ale v rukách lekárov prvého kontaktu, najmä všeobecných lekárov. Pre včasný záchyt dementného syndrómu u seniorov v populácii by bolo ideálne zavedenie kognitívneho skríningu, realizovaného v rámci preventívnych prehliadok u všeobecných lekárov u všetkých pacientov vyššieho veku, hradeného zdravotnými poisťovňami. V krajinách, ktoré zaviedli takýto povinný kognitívny skríning do svojho zdravotníckeho systému, došlo k značnému zníženiu nákladov na starostlivosť o pacientov s demenciou.35
ZÁVER
Na Slovensku sa starostlivosti o duševné zdravie a manažmentu diagnostiky a liečby psychických porúch začína v súčasnosti venovať zvýšená pozornosť. Už tretí rok odborníci aktívne pracujú na tvorbe štandardných diagnostických a terapeutických postupov, z ktorých sa v súčasnosti začínajú vytvárať štandardné operačné postupy ako niekoľkokrokové zjednodušené algoritmy uľahčujúce rozhodnutia v bežnej praxi. V nasledujúcom období očakávame zásadné systémové zmeny aj v organizácii psychiatrickej starostlivosti. Na ich príprave pracujú odborníci dlhodobo. Už v roku 1991 boli sformulované do návrhu reformy psychiatrickej starostlivosti a nadviazala na ne aj Koncepcia zdravotnej starostlivosti v odbore psychiatria.36,37 Dialo sa tak v období, kedy Slovenská republika pracovala na týchto zmenách ako jedna z najprogresívnejších krajín v Európe. Napriek tomu nedošlo k ich realizácii. V období, ktoré odvtedy uplynulo, sa v oblasti neurovied zmenilo mnohé. Pribudli poznatky, menia sa klasifikácie, zvýšil sa počet chorých, osôb, ktoré sa liečia, ale zvýraznil sa aj nepriaznivý celospoločenský dopad psychických porúch. Na Slovensku však chýbajú dôležité informácie, ktoré by mapovali aktuálny stav. Hoci sa v psychiatrických ambulanciách najčastejšie evidujú úzkostné a depresívne poruchy a tiež demencie, nebola u nás realizovaná reprezentatívna epidemiologická štúdia, ktorá by tieto dáta potvrdila, chýba nám celonárodný register dát a tiež finančné analýzy. Na naliehavosť riešiť tému duševného zdravia upozorňuje WHO aj diskusná štúdia Útvaru hodnoty za peniaze Ministerstva financií SR, ktorá bola publikovaná v máji 2020.2,38 Na to, aby bolo možné identifikovať oblasti, kde je prioritne potrebné realizovať zmeny, je žiaduce čo najlepšie poznať aktuálnu situáciu a trendy vývoja problematiky na Slovensku, ale aj vo svete. Iba tak je možné správne sformulovať reformné kroky, ktorých cieľom je kvalitný komplexný manažment pacienta zameraný už od začiatku na uzdravenie a zlepšenie funkčnosti jednotlivca v jeho prirodzenom prostredí.
LITERATÚRA
- 1. Kessler RC, Berglund P, Demler O, Jin R, Merikangas KR, Walters EE. Lifetime prevalence and age-of-onset distributions of DSM-IV disorders in the National Comorbidity Survey Replication [published correction appears in Arch Gen Psychiatry 2005; 62 (7): 768.
- 2. Grajcarová L. Útvar hodnoty za peniaze MF SR. Duševné zdravie a verejné financie. Diskusná štúdia. Máj 2020 [online]. Dostupné na: https://www.mfsr.sk/files/archiv/9/Dusevne_zdravie_verejne_financie_UHP.pdf
- 3. Richter D, Wall A, Bruen A, Whittington R. Is the global prevalence rate of adult mental illness increasing? Systematic review and meta-analysis. Acta Psychiatr Scand 2019; 140 (5): 393-407.
- 4. Roberts G, Grimes K. Return on Investment - Mental Health Promotion and Mental Illness Prevention.Canadian Policy Network at the University of Western Ontario. Return on Investment 2011 [online]. Dostupné na: https://cpa.ca/docs/File/Practice/roi_mental_health_report_en.pdf (25. 7. 2020).
- 5. Brhlikova P, Pollock A M, Manners R. Global Burden of Disease estimates of depression - how reliable is the epidemiological evidence? R Soc Med 2011; 104: 25-35.
- 6. Heretik A sr, Heretik A jr, Novotny V, Pečeňák J, Ritomský. A. EPID. Epidemiológia depresie na Slovensku. Nové Zámky: Psychoprof 2003: 200.
- 7. Novotný V, Heretik A, Heretik A jr, Pečeňák J, Ritomský A. EPIA - Epidemiológia vybraných úzkostných porúch na Slovensku (EPIA - Epidemiology of selected anxiety disorders in Slovakia), Nové Zámky, Psychoprof 2006: 222.
- 8. Heretik A jr., Heretik A sr, Novotný V, Ritomský A, Pečeňák J. EPIAF - Epidemiológia alkoholizmu a fajčenia na Slovensku. Nové Zámky: Psychoprof 2008: 152.
- 9. NCZI. Štatistická ročenka Slovenskej republiky 2018. VEDA, 2018, 688 [online]. Dostupné na: http://www.nczisk.sk/Documents/rocenky/2018/Zdravotnicka_rocenka_Slovenskej_republiky_2018.pdf.
- 10. Brazinova A, Hasto J, Levav I, Pathare S. Mental Health Care Gap: The Case of the Slovak Republic. Adm Policy Ment Health 2019; 46 (6): 753-759.
- 11. OECD. Making Mental Health Count, 2014 [online]. Dostupné na: https://www.oecd.org/els/health-systems/Fo-cus-on-Health-Making-Mental-Health-Count.pdf (25. 7. 2020).
- 12. MZ SR Štandardy psychiatria. [online]. Dostupné na: https://www.standard-nepostupy.sk/standardy-psychiatria/ (25. 7. 2020)
- 13. WHO. Medzinárodná klasifikácia chorôb 10. revízia, slovenské vydanie. Martin: Osveta 1994: 248.
- 14. WHO. International classification of diseases for mortality and morbidity statistics (11th Revision), 2018 [online]. Dostupné na: https://icd.who.int/browse11/l-m/en (25. 7. 2020).
- 15. Raboch J, Hrdlička M, Mohr P, Pavlovský P, Ptáček R. DSM-5. Diagnostický a statistický manuál duševních poruch. Hogrefe-Testcentrum 2015: 1032.
- 16. Pečeňák J. Klasifikácia v psychiatrii. UK Bratislava, 2014, 61 [online]. Dostupné na: https://www.fmed.uniba.sk/fileadmin/lf/sluzby/akademicka_kniz-nica/PDF/Elektronicke_knihy_LF_UK/Klasifikacia_v_psychiatrii.pdf
- 17. GBD 2015. Disease and Injury Incidence and Prevalence Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet 2016; 388: 1545-1602.
- 18. Breznoščáková D, Moťovský B, Divéky T. Depresívne poruchy v DSM-5. Psychiatr Prax 2015; 16 (2): 52-54.
- 19. NCZI. Psychiatrická starostlivosť v SR 2017. ZŠ-4/2018, 2017, 115 [online]. Dostupné na: http://www.nczisk.sk/Documents/publikacie/2017/zs1804.pdf.
- 20. Trebatická J, Šuba J, Surovcová A. Súčasný pohľad na depresiu v detstve a adolescencii. Psychiatr Prax 2017; 18 (3): 95-99.
- 21. Barua A, Ghosh M, Kar N, Basilio M. Distribution of depressive disorders in the elderly. J Neurosci Rural Pract 2010; 1 (2): 67-73.
- 22. WHO. Depression and Other Common Mental Disorders: Global Health Estimates. Geneva: 2017 [online]. Dostupné na: https://apps.who.int/iris/bitstream/handle/10665/254610/WHO-MSD-MER-2017.2-eng.pdf (25. 7. 2020).
- 23. Kleine-Budde K, Muller R, Kawohl W, Bramesfeld A, Moock J, Rossler,W. The cost of depression - a cost analysis from a large database. Journal of Affective Disorders 2013; 147 (1-3): 137-143.
- 24. Ssegonja R, Alaie I, Philipson A, Hag-berg L, Sampaio F, Moller M, vonKnorring L, Sarkadi A, Langenskiold S, von Knorring AL, Bohman H, Jonsson U, Feldman I. Depressive disorders in adolescence, recurrence in early adulthood, and healthcare usage in mid-adulthood: A longitudinal cost-of-illness study. J Affect Disord 2019; 258: 33-41.
- 25. Forgáčová Ľ. Nové diagnózy v klasifikácii DSM-5. Psychiatr Prax 2014; 15 (4): 140-142.
- 26. Bandelow B, Michaelis S, Wedekind D. Treatment of anxiety disorders. Dialogues Clin Neurosci 2017; 19 (2): 93-107.
- 27. Strohle A, Gensichen J, Domschke K. The Diagnosis and Treatment of Anxi ety Disorders. Dtsch Arztebl Int 2018; 155 (37): 611-620.
- 28. Alonso J. Lépine JP, ESEMeD/MHEDEA 2000 Scientific Committee. Overview of key data from the European Study of the Epidemiology of Mental Disorders (ESEMeD). J Clin Psychiatry 2007; 68 (Suppl 2): 3-9.
- 29. Sareen J, Cox BJ, Afifi TO et al. Anxiety disorders and risk for suicidal ideation and suicide attempts: a population-based longitudinal study of adults. Arch Gen Psychiatry 2005; 62 (11): 1249-1257.
- 30. Cougle JR, Keough ME, Riccardi CJ, Sachs-Ericsson N. Anxiety disorders and suicidality in the National Comorbidity Survey-Replication. J Psychiatr Res 2009; 43 (9): 825-829.
- 31. Davison KM, Lin SL, Tong H, Kobayashi KM, Mora-Almanza JG, Fuller-Thomson E. Nutritional Factors, Physical Health and Immigrant Status Are Associated with Anxiety Disorders among Middle-Aged and Older Adults: Findings from Baseline Data of The Canadian Longitu dinal Study on Aging (CLSA). Int J Environ Res Public Health 2020; 17 (5): 1493.
- 32. Pierce AL, Bullain SS, Kawas CH. Late-Onset Alzheimer disease. Neurologic Clinics 2017; 35 (2): 283-293.
- 33. Wimo A, Guerchet M, Ali GC et al. The worldwide costs of dementia 2015 and comparisons with 2010. Alzheimers Dement 2017; 13: 1-31.
- 34. Gustavsson A, Svensson M, Jacobi F et al. CDBE 2010 Study Group. Cost of disorders of the brain in Europe 2010. Eur Neuropsy-chopharmacol 2011; 21 (10): 718-779.
- 35. Cassels C. Early Detection of Cognitive Impairment, Dementia Significantly Reduces Healthcare Costs. Medscape Medical News 2010.
- 36. Hašto J, Breier P, Černák P. Reforma psychiatrickej starostlivosti v SR. Trenčín: Vydavateľstvo F 1999: 88.
- 37. MZ SR. Koncepcia zdravotnej starostlivosti v odbore psychiatria. Vestník MZ SR, osobitné vydanie, 54/2006: 41-45.
- 38. WHO. Mental health [online]. Dostupné na: https://www.who.int/mental_heal-th/en/ (25. 7. 2020).





