Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
původní práce / original article
VLIV ABÚZU PSYCHOAKTIVNÍCH LÁTEK NA PRŮBĚH A FUNKČNÍ SCHOPNOSTI U PACIENTŮ SE SCHIZOFRENIÍ
AN IMPACT OF PSYCHOACTIVE SUBSTANCE ABUSE ON A COURSE AND FUNCTIONAL ABILITIES IN PATIENTS WITH SCHIZOPHRENIA
Martin Hýža1, Petr Šilhán2, Tomáš Kašpárek1
1 Psychiatrická klinika LF MU, Brno
2 Psychiatrické oddělení FNO, Ostrava
2 Psychiatrické oddělení FNO, Ostrava
Zpracování statistické analýzy dat bylo podpořeno interním grantem VŠB -Technické univerzity Ostrava, Fakulty elektrotechniky a informatiky, Č.SP2018/68.
SOUHRN
Hýža M, Šilhán P, Kašpárek T. Vliv abúzu psychoaktivních látek na průběh a funkční schopnosti u pacientů se schizofrenií
Úvod: Abúzus psychoaktivních látek je v případě pacientů se schizofrenií známým nepříznivým faktorem, který ovlivňuje compliance, četnost relapsů i sociální adaptaci nemocných. Zároveň je zde četnější oproti jinak zdravé populaci a také je faktorem ovlivnitelným, tj. je možným cílem léčebných intervencí.
Metoda: Provedli jsme průřezovou studii u pacientů se schizofrenií léčených v psychiatrických ambulancích FN Ostrava. Průběh onemocnění byl hodnocen jednak četností relapsů, měřenou průměrným počtem hospitalizací za rok, jednak pomocí ukazatelů sociálního zapojení (bydlení, zaměstnání/studium, vztah) a funkčních schopností (PSP škála). Sledován byl výskyt reziduálních příznaků pozitivních, negativních nebo afektivních.
Výsledky: Do hodnocení bylo zařazeno 102 pacientů, u jedné třetiny z nich se vyskytl abúzus nebo závislost. Počet relapsů za rok byl statisticky významně vyšší při užívání kombinace amfetaminů a kanabinoidů ve srovnání s ostatními psycho aktivními látkami nebo jejich kombinacemi nebo ve srovnání s abstinenty. Nenalezli jsme statisticky významné rozdíly v žádné z dalších sledovaných proměnných.
Závěr: Studie prokázala nepříznivý vliv zneužívání kanabinoidů a amfetaminů na průběh schizofrenie, měřený průměrným počtem relapsů za rok. Neprokázali jsme jinak známý negativní vliv na sociální a funkční schopnosti pacientů. Problematika duálních diagnóz vyžaduje rozvoj a podporu specializovaných intervenčních programů.
Klíčová slova: návykové nemoci, reziduální příznaky, schizofrenie, sociální adaptace, úspěšnost léčby
SUMMARY
Hýža M, Šilhán P, Kašpárek T. An impact of psychoactive substance abuse on a course and functional abilities in patients with schizophrenia
Introduction: Psychoactive substance abuse is a well-known adverse factor in patients with schizophrenia. It influences a compliance, relapse rate and social adaptation. Furthermore it is more common if compared to a healthy population and it is influenceable and so it is a possible target for the treatment interventions.
Method: We conducted a crossover study in patients with schizophrenia that were treated in outpatient department of the Department of Psychiatry of the University Hospital in Ostrava. The course of the disorder was evaluated as the frequency of relapse, measured by the average number of hospitalizations per year. The indicators of social adaptation (housing, employment/study, relationship) and functional abilities (PSP scale) were followed. The presence of the residual symptoms (positive, negative, affective) was observed.
Results: Alltogether 102 patients were included to the evaluation. In one third of them the psychoactive substance abuse or dependence occured. The relapse rate per year was significantly higher in a combination of amphetamines and cannabinoids if compared to other psychoactive substances or their combinations or the abstainers. We didn´t find any significant differences in any other of the followed variables.
Conclusion: The study has proven the adverse impact of the abuse of cannabinoids and amphetamines on the course of schizophrenia, measured by the average relapse rate per year. We didn't proven the negative impact on social and functional abilities of the patients that is otherwise well-known. The problem of dual diagnosis requires the development and support of specialized intervention programs.
Key words: residual symptoms, schizophrenia, social adjustment, substance-related disorders, treatment outcome
ÚVOD
Odhaduje se, že asi 47 % pacientů se schizofrenií trpí komorbidní poruchou z oblasti abúzu návykových látek kromě tabakismu.1 V epidemiologické studii2 pacienti se schizofrenií 3krát častěji zneužívali alkohol a 6krát častěji jiné drogy. Nejčastěji zneužívanými návykovými látkami u pacientů se schizofrenií jsou tabák, kanabis, alkohol a kokain.3
Současně je znám negativní efekt komorbidního abúzu na průběh schizofrenie. U pacientů s duální diagnózou byl popsán vyšší výskyt non-compliance, relapsů, narušení percepce i kognice, častější suicidální ideace, sociální vyloučení a bezdomovectví, vyšší míra agresivity a výskytu somatických komorbidit.4
Řada epidemiologických přehledů prokazuje vazbu mezi zneužíváním kanabinoidů a rizikem rozvoje schizofrenie5 a existují i důkazy pro závislost rizika vzniku onemocnění na dávce6 a při mladším věku užívání.7 Je odhadováno, že u uživatelů kanabisu narůstá riziko psychózy o cca 40 % a u pacientů, kteří užívali kanabis nejčastěji, dokonce o 50-200 % (netýká se přechodných stavů spojených s intoxikací).7 Nicméně etiologie kanabisem indukované schizofrenie není jednoznačná, se dvěma hlavními teoriemi. První popisuje model dvojího zásahu (two-hit), kdy je časná leze následovaná další při abúzu kanabisu v adolescenci, a druhá předpokládá permanentní lézi pouze následkem užívání v průběhu adolescence. Alternativně může jít o zvýšenou konzumaci kanabisu u jedinců disponovaných k rozvoji schizofrenie nebo sebemedikaci již v prodromálních stadiích psychózy.8
Amfetaminy jsou sice jedním ze známých spouštěčů persistentních psychotických příznaků, ale jejich kauzální vztah ke schizofrennímu onemocnění zůstává rovněž nejasný.9 V thajské studii byli sledováni pacienti přijatí pro akutní psychotickou poruchu a zneužívající metamfetamin. Diagnóza u 25 % z nich byla v následujících 5 letech revidována na schizofrenii.
Abúzus alkoholu je dalším komplikujícím faktorem u nemocných schizofrenií, u nichž signifikantně zvyšuje somatickou morbiditu. Může začít až po rozvoji psychózy, kdy je užíván ke zmírnění úzkosti.11 Vyšší pravděpodobnost výskytu komorbidního abúzu alkoholu mají přitom pacienti s dřívějším začátkem nemoci a lepšími premorbidními charakteristikami.12
Ve vzájemném vztahu jakéhokoliv abúzu a schizofrenie jsou předpokládány 4 možnosti: 1) abúzus způsobuje schizofrenii, 2) abúzus je sebemedikací ke zmírnění příznaků schizofrenie, 3) schizofrenie i abúzus mají společné etiologické faktory, 4) schizofrenie a abúzus se udržují navzájem.13
V předkládané studii se snažíme popsat u ambulantních pacientů vztah mezi přítomností abúzu a průběhem schizofrenního onemocnění, včetně úrovně funkčních schopností a sociálního zapojení.
METODA
Jedná se o průřezovou studii sledující pacienty ve čtyřech psychiatrických ambulancích FN Ostrava. Pacienti byli vyšetřeni v průběhu r. 2017 v běžných klinických podmínkách.
Zařazeni byli pacienti s diagnózou z okruhu schizofrenních poruch dle MKN-10 (F20.0-9); diagnóza byla stanovena atestovaným psychiatrem. Sledován byl výskyt abúzu nebo závislosti na kanabinoidech, amfetaminech a alkoholu, přítomnost jiného abúzu nebo závislosti s výjimkou tabáku byla vylučovacím kritériem. Všichni pacienti byli ve stabilizovaném stavu, bez příznaků relapsů psychotického onemocnění. U všech pacientů byl zaznamenán ročník narození, základní diagnóza dle MKN-10, přítomnost abúzu či závislosti na kanabinoidech, amfetaminech a alkoholu (aktivní nebo v anamnéze splňující kritéria dle MKN-10), počet hospitalizací, celková doba léčení a přítomnost reziduálních příznaků pozitivních, negativních a afektivních. Dále zda je pacient zaměstnán nebo studuje, zda má samostatné bydlení a zda má partnerský vztah. Funkční schopnosti byly hodnoceny na škále PSP (Personal and Social Performance Scale).14 Hodnocení výše uvedených kritérií provedl ošetřující lékař. Celkově se studie účastnilo 5 různých lékařů a pro její účely byla provedena instruktáž jednotného hodnocení.
Jednalo se o neintervenční studii, proto od pacientů nebyl vyžadován informovaný souhlas. Všichni zařazení pacienti však při zahájení léčby podepsali souhlas se zpracováním dat ze zdravotnické dokumentace pro výzkumné účely.
V rámci statistického vyhodnocení byly použity metody explorační analýzy pro kvalitativní i kvantitativní znaky. Vzhledem k tomu, že průměrný počet relapsů za rok ani celkové PSP skóre není možné pro jednotlivé skupiny pacientů považovat za výběry z normálního rozdělení (ověřeno Shapirovým-Wilkovým testem), byl pro posouzení shody jejich distribucí pro skupiny pacientů rozdělené dle kombinace užívaných psycho aktivních látek použit Kruskalův-Wallisův test. Pro post hoc analýzu byl v případě potřeby použit Dunnové test. Vzhledem k nízkému počtu pacientů v jednotlivých skupinách, u nichž byl pozorován abúzus alespoň jedné ze sledovaných psychoaktivních látek, byl pro testování nezávislosti v kontingenčních tabulkách použit Fisherův exaktní test. Zobecnění výsledků z výběrového šetření (posouzení statistické významnosti) na populaci bylo prováděno pomocí testování hypotéz. Veškerá rozhodnutí byla prováděna na hladině významnosti 5 %. Pro výpočty a tvorbu grafů byl použit MS Excel, verze 2016, a volně šiřitelný R software, verze 3.2.3 (R Foundation for Statistical Computing, Vienna, Austria).
VÝSLEDKY
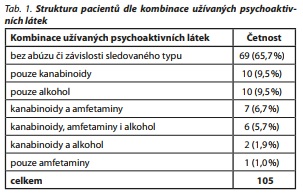
Do studie bylo zahrnuto 105 pacientů, kteří byli dle kombinace sledovaných psychoaktivních látek (kanabinoidy amfetaminy, alkohol) rozděleni do sedmi skupin (tab. 1).
Vzhledem k tomu, že užívání samotného metamfetaminu bylo zaznamenáno pouze u jednoho pacienta a užívání kanabisu ve spojení s alkoholem bylo pozorováno u pouhých dvou pacientů, byli tito pacienti, resp. kombinace užívaných psychoaktivních látek, z dalšího zpracování vyloučeni. Následné analýzy se proto vztahují k souboru 102 pacientů, z toho 29 (28,4%) žen a 73 (71,6 %) mužů. Věk pacientů se pohyboval v rozmezí 25-77 let, polovina pacientů byla mladších 44 let.
Celkem 71 pacientů mělo dg. paranoidní schizofrenie (F20.0), 1 pacient měl dg. hebefrenní schizofrenie (F20.1), 2 pacienti katatonní schizofrenie (F20.2), 4 pacienti nediferencované schizofrenie (F20.3), 21 pacientů mělo dg. reziduální schizofrenie (F20.5) a 3 pacienti schizofrenie simplexní (F20.6).
V tab. 2 je uvedeno srovnání procentuálního počtu pacientů, kteří mají samostatné bydlení, pracují nebo studují, resp. mají partnera/partnerku. V celém souboru 102 pacientů mělo 57 (56 %) z nich samostatné bydlení, 26 (25 %) pracovalo nebo studovalo a 18 (18 %) mělo partnera/partnerku. Pozorovanou souvislost mezi výskytem těchto atributů a kombinací sledovaných užívaných psychoaktivních látek lze dle Cramerova V ve všech případech hodnotit jako slabou až středně silnou, nikoliv jako statisticky významnou (viz p-hodnota Fisherova exaktního testu).
Tab. 2 dále obsahuje procentuální srovnání četnosti výskytů reziduálních příznaků schizofrenie pro pacienty rozdělené dle kombinací užívaných psychoaktivních látek.
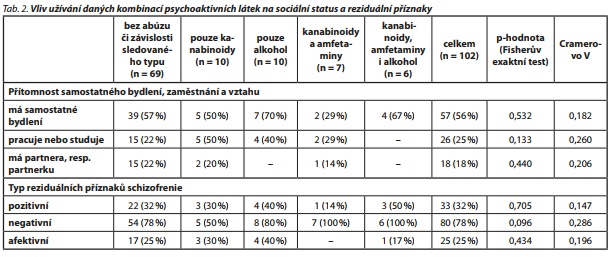
Z výsledků vyplývá, že i tyto závislosti lze hodnotit jako slabé až středné silné, nikoliv však statisticky významné. V celém souboru pacientů se pozitivní reziduální příznaky schizofrenie vyskytly u 33 (32 %) pacientů, negativní reziduální příznaky byly pozorovány u 80 (78 %) pacientů a afektivní reziduální příznaky u 25 (25 %) pacientů.
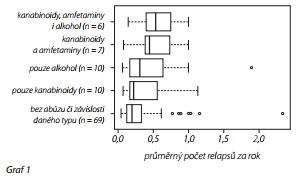
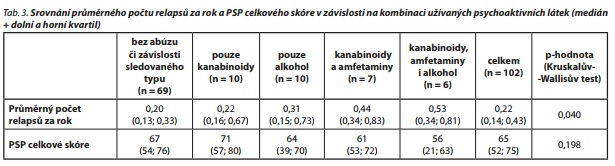
V tab. 3 je prezentováno základní srovnání průměrného počtu relapsů za rok a celkového PSP skóre pro skupiny pacientů dle kombinací užívaných psychoaktivních látek. Na základě výsledku Kruskalova-Wallisova testu (p-hodnota = 0, 040) lze konstatovat, že průměrný počet relapsů za rok je statisticky významně ovlivněn druhem užívaných psychoaktivních látek. Konkrétně statisticky významně vyšší, vzájemně se nelišící průměrný počet relapsů za rok vykazovali pacienti užívající kombinaci kanabinoidů a amfetaminů, resp. kombinaci všech tří sledovaných látek. Nebyl shledán statisticky významný rozdíl v průměrném počtu relapsů ve skupinách pacientů bez abúzu či závislosti, pacientů užívajících pouze kanabinoidy ani ve skupině užívající pouze alkohol (Dunnové post hoc analýza). Rozložení průměrných počtů relapsů za rok pro jednotlivé skupiny pacientů je prezentováno v grafu 1.
Srovnání dosaženého celkového PSP skóre pro jednotlivé skupiny pacientů je prezentováno v tab. 3. Polovina pacientů dosáhla celkového PSP skóre vyššího než 65 bodů, čtvrtina pacientů získala méně než 52 bodů, čtvrtina pacientů získala více než 75 bodů. Pozorované rozdíly v dosažených hodnotách celkového PSP skóre nelze hodnotit jako statisticky významné (Kruskalův-Wallisův test, p-hodnota = 0,198).
DISKUSE
Výsledky naší práce prokázaly nižší, konkrétně přibližně třetinový výskyt komorbidního abúzu psychoaktivních látek u pacientů se schizofrenií oproti udávanému výskytu polovičnímu.1 Přestože jsme do našeho souboru nezahrnuli plné spektrum návykových látek, lze očekávat, že tři sledované skupiny tvoří naprostou většinu vyskytujícího se abúzu či závislosti.
Ve vztahu k schizofrenním onemocněním výsledky ukázaly rozdíl ve vlivu sledovaných psychoaktivních látek na počet relapsů, měřený průměrným počtem hospitalizací za rok. Konkrétně byl zjištěn vyšší výskyt relapsů především při užívání kombinace kanabinoidů a amfetaminů, ať již společně s alkoholem, či bez něj. Samotné kanabinoidy ani alkohol zvýšený počet relapsů nevyvolávaly, vliv samotných amfetaminů nebyl vzhledem k nízké četnosti hodnocen. Schopnost kanabinoidů indukovat psychotickou poruchu je vysvětlována nadměrnou stimulací CB1 receptorů na GABAergních a glutamátergních zakončeních, která modulují dopaminergní projekce z mozkového kmene do striata.15 Amfetaminy indukovaná psychóza sloužila dlouho jako model schizofrenie, vliv na nárůst výskytu psychotických epizod je spojen s jejich silným dopaminergním účinkem a dále se zvýšením glutamátu v kortexu.16 Podle výsledků naší práce by bylo možné za klíčové považovat současné zastoupení obou předpokládaných mechanismů.
Nenalezli jsme statisticky signifikantní vztah v žádné z dalších sledovaných proměnných. Přesto si pozornost zasluhuje spojení abúzu alkoholu (event, dalších psychoaktivních látek) a absence partnerského vztahu. To ukazuje buď na silně nepříznivý vliv abúzu alkoholu na partnerský život, nebo naopak na rizikovost osamělého života z hlediska rozvoje abúzu alkoholu. Narušení partnerských vztahů má další vliv nejen na kvalitu života, ale i na prognózu onemocnění, kde je kvalita sociálního zázemí jedním z prediktorů.17 Dalším "absolutním" nálezem pak bylo spojení zneužívání kombinace všech tří návykových látek a absence zaměstnání či studia.
Rovněž v případě funkčních schopností, měřených škálou PSP, skórovali nejníže pacienti zneužívající všechny tři sledované návykové látky. Naopak nejlépe dopadli pacienti zneužívající kanabis. Tito skórovali dokonce výše než pacienti abstinující. Rozdíly však ani v jednom případě nebyly statisticky významné. V literatuře se objevují podobné, na první pohled paradoxní závěry. Salyers a Mueser18 nalezli lepší sociální fungování u pacientů se schizofrenií a komorbidním abúzem drog, což může být vysvětleno vyšší úrovní iniciativy, organizace a sociálních kontaktů, které jsou potřebné pro zajištění návykové látky. Také ve studii CATIE19 měli uživatelé drog stejné, nebo dokonce vyšší skóre na škále QLS (Quality of Life Scale), měřící nejen well-being, ale i sociální fungování a úroveň mezilidských vztahů.
V případě zneužívání alkoholu u pacientů se schizofrenií byl v literatuře popsán zvýšený výskyt sluchových halucinací a paranoidních bludů, ale nikoliv zvýšený počet relapsů.20 V našem souboru jsme neprokázali statisticky signifikantní závislost mezi abúzem kterékoliv psycho aktivní látky a výskytem reziduálních příznaků pozitivních, negativních nebo afektivních. Negativní příznaky však byly popsány u všech pacientů zneužívajících kombinaci kanabisu a metamfetaminu, u nichž byl současně nalezen vyšší počet relapsů.
Existují dvě hypotézy, které se snaží vysvětlit, proč je abúzus psychoaktivních látek u pacientů se schizofrenií častější než ve zdravé populaci. První z nich postuluje, že pacienti užívají drogy k úlevě od příznaků, případně vedlejších účinků antipsychotické medikace,21 druhá předpokládá překryv neurálních substrátů, tedy společný neurobiologický základ schizofrenie a závislosti.22 V případě sebemedikace by se dalo očekávat, že si pacienti budou vybírat zneužívané látky cíleně podle typu symptomů nebo nežádoucích účinků, v literatuře ale žádný takový konzistentní vztah prokázán není. Naopak, pacienti se schizofrenií referovali o stejných důvodech pro abúzus drog jako jinak zdraví uživatelé, tj. ke zvýšení energie, emočního prožívání a k úlevě od nudy či úzkosti.23
Limitací studie je zjednodušení hodnocení přítomnosti abúzu, protože lze předpokládat, že u pacientů s rozvinutou závislostí nebo delším trváním abúzu jsou dopady na všechny sledované proměnné mnohem výraznější.
Na druhou stranu i při tomto zjednodušení došlo k rozdělení do podskupin uživatelů s natolik nízkou četností, že některé podskupiny nebylo možné zařadit do dalšího zpracování. Limitací, která komplikuje interpretaci výsledků, je rovněž častá přítomnost abúzu více než jedné návykové látky, což však odráží situaci v běžné klinické praxi. Přítomnost reziduálních příznaků byla hodnocena zjednodušeně bez použití škál. A konečně může znepřehledňovat interpretaci rovněž průřezový charakter studie, který znemožňuje popisovat časovou provázanost abúzu nebo závislosti a klinického obrazu.
ZÁVĚR
Zneužívání návykových látek je jedním ze známých a ovlivnitelných prediktorů nepříznivého průběhu onemocnění u pacientů se schizofrenií. Je popsán negativní vliv jak na průběh onemocnění, počet relapsů, tak na kvalitu života a funkční schopnosti pacientů. Naše práce tyto závěry potvrdila jen částečně, přesto je zřejmé, že se jedná o problematiku, která je v běžné klinické praxi snad z bezmoci při nedostatku intervenčních nástrojů a horší schopnosti pacientů z nich profitovat podceňována a zaslouží si další pozornost, výzkum i rozvoj specializovaných programů.
Poděkování
Děkujeme Ing. Martině Litschmannové, Ph.D., za pomoc se zpracováním dat.
LITERATURA
- 1. Kavanagh DJ, McGrath J, Saunders JB, Doře G, Clark D. Substance misuse in patients with schizophrenia: epidemiology and management. Drugs 2002; 62: 743-755.
- 2. Regier DA, Farmer ME, Rae DS et al. Comorbidity of mental disorders with alcohol and other drug abuse. Results from the Epidemiologie Catchment Area (ECA) Study. JAMA 1990; 264: 2511-2518.
- 3. Martins SS, Gorelick DA. Conditional substance abuse and dependence by diagnosis of mood or anxiety disorder or schizophrenia in the U.S. population. Drug Alcohol Depend 2011; 119: 28-36.
- 4. Horsfall J, Cleary M, Hunt G, Walter G. Psychosocial treatments for people with co-occuring severe mental illnesses and substance use disorders (dual diagnosis): a review of empirical evidence. Harv Rev Psychiatry 2009; 17: 24-34.
- 5. James A, James C, Thwaites T. The brain effects of cannabis in healthy adolescents and in adolescents with schizophrenia: a systematic review. Psychiatry Res 2013; 214: 181-189.
- 6. van Os J, Bak M, Hanssen M et al. Cannabis use and psychosis: a longitudinal population-based study. American Journal of Epidemiology 2002; 156: 319-327.
- 7. Moore TH, Zammit S, Lingford-Hughes A et al. Cannabis use and risk of psychotic or affective mental health outcomes: a systematic review. Lancet 2007; 370: 319-328.
- 8. Bossong MG, Niesink RJ. Adolescent brain maturation, the endogenous cannabinoid system and the neurobiology of cannabis-induced schizophrenia. Prog Neurobiol 2010; 92: 370-385.
- 9. Zorick TS, Rad D, Rim C et al. An overview of methamphetamine-induced psychotic syndromes. Addict Disord Their Treat 2008; 7 (3): 143-156.
- 10. Kittirattanapaiboon P, Mahatnirunkul S, Booncharoen H et al. Long-term outcomes in methamphetamine psychosis patients after first hospitalisati-on. Drug Alcohol Rev 2010; 29 (4): 456-461.
- 11. Batki SL, Meszaros ZS, Strutynski K et al. Medical comorbidity in patients with schizophrenia and alcohol dependence. Schizophr Res 2009; 107: 139-146.
- 12. Mueser KT, Yarnold PR, Bellack AS. Diagnostic and demographic correlates of substance abuse in schizophrenia and major affective disorder. Acta Psychiatr Scand 1992; 85: 48-55.
- 13. Gregg L, Barrowclough C, Haddock G Reasons for increased substance use in psychosis. Clinical Psychology Review 2007; 27: 494-510.
- 14. Morosini PL, Magliano L, Brambilla L, Ugolini S, Pioli R. Development, reliability and acceptability of a new version of the DSM-IV Social and Occupational Functioning Assessment Scale (SOFAS) to assess routine social functioning. Acta Psychiatr Scand 2000; 101 (4): 323-329.
- 15. Morrison, PD, Murray RM. From real-world events to psychosis: the emerging neuropharmacology of delusions. Schizophr Bull 2009; 35: 668-674.
- 16. Hsieh JH, Stein DJ, Howells FM. The neurobiology of methamphetamine induced psychosis. Front Hum Neurosci 2014; 8: 537.
- 17. Shrivastava A, Shah N, Johnston M, Stitt L, Thakar M. Predictors of long-term outcome of first-episode schizophrenia: A ten-year follow-up study. Indian J Psychiatry 2010; 52: 320-326.
- 18. Salyers MP, Mueser KT. Social functioning, psychopathology, and medication side effects in relation to substance use and abuse in schizophrenia. Schizophr Res 2001; 48: 109-123.
- 19. Swartz MS, Wagner HR, Swanson JW et al. Substance use and psychosocial functioning in schizophrenia among new enrollees in the NIMH CATIE study. Psychiatr Serv 2006; 57: 1110-1116.
- 20. Winklbaur B, Ebner N, Sachs G, Thau K, Fischer G. Substance abuse in patients with schizophrenia. Dialogues Clin Neurosci 2006; 8: 37-43.
- 21. Schneier FR, Siris SG. A review of psy-choactive substance use and abuse in schizophrenia. Patterns of drug choice. J Nerv Ment Dis 1987; 175: 641-652.
- 22. Chambers RA, Krystal JH, Self DW. A neurobiological basis for substance abuse comorbidity in schizophrenia. Biol Psychiatry 2001; 50: 71-83.
- 23. Kolliakou A, Joseph C, Ismail K, Atakan Z, Murray RM. Why do patients with psychosis use cannabis and are they ready to change their use? Int J Dev Neurosci 2011; 29: 335-346.





